La osteocondrosis de la región lumbar es una enfermedad crónica degenerativa-distófica de la columna lumbar que afecta la estructura de los discos intervertebrales y una serie de vértebras lumbar ubicadas. Afecta a personas de edad predominantemente laboral. Se manifiesta en varios síntomas, el principal de los cuales es el dolor en la espalda baja y las piernas, lo que limita los movimientos en la espalda baja. Para el diagnóstico, se utilizan métodos de investigación como radiografía, tomografía computarizada o tomografía de resonancia magnética de la columna lumbar. En este artículo, puede más detalle con las causas, síntomas y métodos para diagnosticar la osteocondrosis de la columna lumbar.
La osteocondrosis es el resultado del envejecimiento del cuerpo. Estos u otros signos de esta enfermedad se pueden encontrar en casi todas las personas (!), A partir de los 25 años. Pero aquí está la gravedad de estos cambios, la tasa de su progresión, el grado de manifestaciones clínicas depende de muchas causas, principalmente de cómo un estilo de vida saludable lleva a una persona específica. Actividad física moderada, gimnasia de la mañana obligatoria, la pose correcta del cuerpo al realizar una serie de trabajos (jardín, construcción, limpieza banal de la casa, etc.), el colchón ortopédico son esos momentos que impiden el desarrollo de osteocondrosis de la columna lumbar.
Según las estadísticas, la osteocondrosis de la columna en el 80% de los casos es la causa del dolor de espalda.
¿Cómo se desarrolla la osteocondrosis?
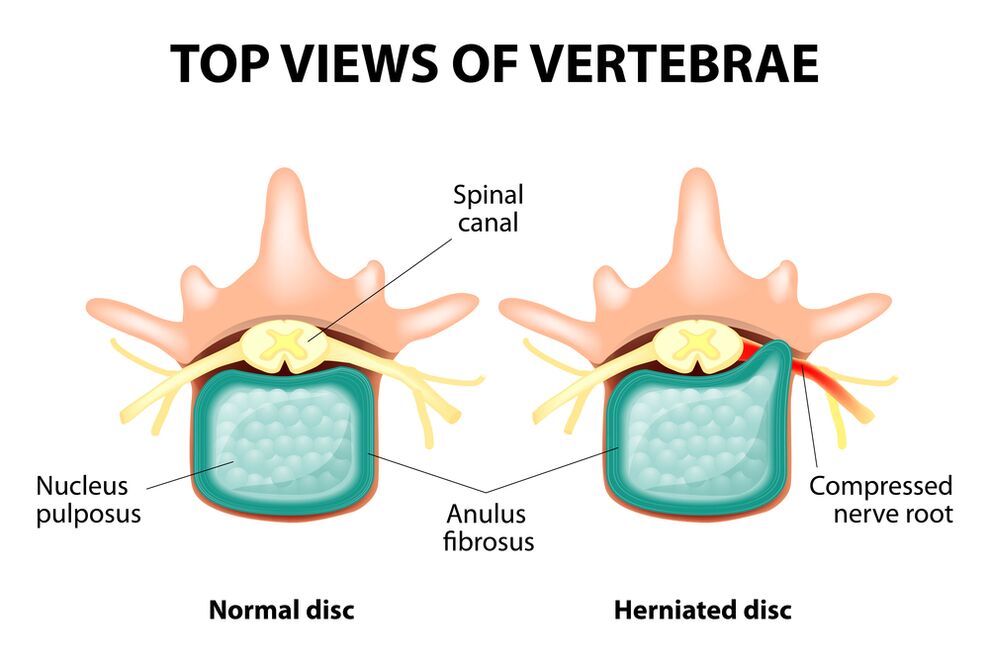
Toda la columna consiste en vértebras separadas, entre los cuerpos de los cuales hay discos intervertebrales. Es decir, entre las dos vértebras hay un disco. El disco consiste en un núcleo gelatinoso (pulpic) y un anillo fibroso. El núcleo contiene mucha agua y proporciona depreciación y flexibilidad de la columna vertebral. El anillo fibroso se encuentra a lo largo de la periferia del núcleo de la chaqueta, como si lo sostenga dentro de sí mismo.
Con un aumento prolongado de carga en el núcleo del muelle, cambia sus propiedades fisiológicas, pierde agua y secas, y eventualmente secuencias: el disco se aplana y los cuerpos vertebrales se acercan entre sí. Junto con tales procesos, en la chaqueta del núcleo, el anillo fibroso pierde su elasticidad y, bajo la influencia de las cargas mecánicas, comienza a sobresalir. Esto se llama protrusión. Luego, el anillo fibroso se agrieta, y un núcleo gelatinoso cae a través de los espacios resultantes: se produce una hernia del disco. Una parcela de dos vértebras adyacentes y un disco ubicado entre ellas, llamado segmento vertebral, adquiere un exceso de movilidad, aumentando así la carga en los segmentos cercanos. La sobrecarga de segmentos vecinos desencadena un proceso patológico similar en ellos. Estos cambios se llaman osteocondrosis.
Para garantizar de alguna manera la estabilidad de la columna vertebral, los crecimiento óseo se forman a lo largo de los bordes de los cuerpos vertebrales, aumentando el área del soporte. Este fenómeno se llama espondilosis. Los cambios en las articulaciones entre las vértebras se llaman artrosis de Spondylo. Por lo general, las tres patologías (osteocondrosis, espondilosis, artrosis de espondil - caminan cerca.
Razones
¿Por qué ocurre la osteocondrosis? Hasta la fecha, hay varias teorías de la ocurrencia:
- Teoría mecánica: quizás la razón principal debería considerarse un aumento regular de una carga en la columna vertebral. Es por eso que la osteocondrosis es un destino casi obligatorio de motores, mineros, constructores y personas de tales profesiones. La aparición de osteocondrosis de la región lumbar se asocia principalmente con las pendientes y el levantamiento de la gravedad, forzó una pose de trabajo incómoda;
- Otro factor en el desarrollo es la postura incorrecta, sentada en la pose equivocada, que es especialmente relevante para los trabajadores mentales;
- A veces, el papel es desempeñado por las características hereditarias de la estructura de la columna vertebral y la nutrición de sus estructuras individuales;
- Teoría traumática: cualquier trauma a la columna (incluso el más insignificante) es capaz de lanzar un proceso degenerativo;
- Los trastornos metabólicos hormonales y las enfermedades endocrinas pueden afectar negativamente el metabolismo en los tejidos de la columna espinal y contribuir al desarrollo de la osteocondrosis;
- La teoría de la edad implica el desgaste natural de los discos en el proceso de vida.
Raramente, solo una de estas teorías puede explicar la aparición de osteocondrosis en cada caso. Más a menudo, al mismo tiempo, varios factores son "culpables".
En la aparición de osteocondrosis de la columna lumbar, el sobrepeso juega un papel importante, ya que es una sobrecarga para la columna vertebral. Cuanto más alto sea el índice de masa corporal (grado de obesidad), los cambios más pronunciados en la columna son generalmente. Entre otras razones que provocan la aparición de osteocondrosis, se puede notar:
- estilo de vida sedentario;
- Nutrición imoramente (comida rápida, exceso de productos dulces, semi -finales: todo esto conduce a un desequilibrio de elementos traza) y una falta de líquido;
- anomalías de la estructura de la columna (por ejemplo, la presencia de una vértebra lumbar adicional);
- uso constante de zapatos de alta tacón;
- embarazo (debido al exceso de carga en la columna lumbar);
- terminación repentina de capacitación en personas involucradas profesionalmente en deportes;
- Fumar y abuso del alcohol: como factores que aceleran el proceso de envejecimiento en el cuerpo.
Síntomas
La manifestación principal de la osteocondrosis de la columna lumbar es el dolor. La naturaleza del dolor, el lugar de ocurrencia y la dirección de distribución dependen de qué receptores están irritados, es decir, cómo los cambios ásperos en el disco y los tejidos circundantes, hay protuberancia o hernia, en qué dirección se formó la protuberancia y así sucesivamente.
Los síndromes de reflejo y compresión se distinguen con osteocondrosis de la columna lumbar.
Los síndromes reflejos se desarrollan en los casos en que los receptores del anillo fibroso del disco afectado, los ligamentos y las cápsulas articulares ubicadas cerca están irritados. Son reflexivos porque además de los dolores van acompañados de cambios reflejos musculares tónicos, vegetativos-vasculares o neurodistróficos, es decir, la irritación con los reflejos se transmite a otras estructuras, causando síntomas principalmente desde el lado de los tejidos blandos.
Los síndromes de compresión se producen como resultado de la compresión (compresión) de las raíces nerviosas, los vasos sanguíneos o la médula espinal formada por la osteocondrosis por los cambios.

Síndromes reflejos de la columna lumbar
Lumbago (Sentimiento): dolor repentino agudo en la parte baja de la espalda, que ocurre con un movimiento incómodo o en el momento de la tensión física (con mucha menos frecuencia, sin razón aparente). Se cree que la aparición de lumbago está asociada con el movimiento de un núcleo de la chaqueta dentro del anillo fibroso, es decir, se desarrolla en las etapas iniciales de la osteocondrosis. A menudo, el dolor se describe como "sentimiento", "la estaca estaba atascada en la parte baja de la espalda". Los pacientes se congelan en la pose en la que el dolor los atrapó. El más mínimo movimiento provoca un aumento en el dolor (estornudos, tos, un intento de girar en la cama, para mover el pie). Si una persona estaba en una posición inclinada en el momento del desarrollo de Lumbago (que sucede con más frecuencia), entonces no puede enderezar. Un voltaje muscular pronunciado en la columna lumbar se produce reflexivamente. A lo largo de las vértebras en esta área, se siente un rodillo muscular, que a veces es visible a simple vista sin contacto, y la tensión muscular es tan pronunciada. Sentirse doloroso por el paciente. Tal tono muscular aumentado desempeña un papel inmovilizador, protegiendo el segmento lumbar afectado de la movilidad patológica, lo que puede provocar un deterioro en el estado. La curva natural de la columna vertebral en la parte baja de la espalda (lordosis) es aplanada, quizás la curvatura (escoliosis) es posible debido a la tensión muscular.
Lumbalgia - Otro síndrome reflejo del nivel lumbar. Este término también significa la presencia de dolor en la región lumbar. Pero, a diferencia de Lumbago, el dolor no surge de manera aguda, sino gradualmente, dentro de unas pocas horas o incluso días. El dolor es estúpido, intensidad moderada, se intensifica durante los movimientos, en posición de estar sentada o de pie, cuando se mueve de una posición a otra. Un poco de alivio trae la posición de acostarse o la espalda con un rodillo debajo de la espalda baja, pero el aumento pasivo de la pierna enderezada en esta posición provoca un mayor dolor en la parte baja de la espalda (síntoma de Lassa). La palpación de la columna lumbar es dolorosa, pero la tensión refleja de los músculos es menos pronunciada que con Lumbago, y a veces ausente en absoluto. Los movimientos en la columna lumbar son limitados, pero posibles. Esto significa que el paciente puede doblarse hacia abajo y a los lados a cierto nivel (y luego el dolor se intensifica).
Ciática - Otra variedad de síndrome reflejo del nivel lumbar. Por este término se entiende el dolor en la parte baja de la espalda, lo que da a la nalga y en la pierna (en la superficie de la espalda). El dolor es diferente, mayormente dolorido, pero puede intensificarse periódicamente por el tipo de "chimenea" en la pierna. Al igual que con la lumbalgia, se intensifica con cualquier movimiento, caminando, tensado, disminuye en la mentira en la espalda. El síntoma de lassa suele ser positivo. La palpación de la columna lumbar es dolorosa, además de presionar algunos puntos (por ejemplo, en el medio de la línea que separa la nalga del muslo, en el medio de la parte posterior del muslo, en el medio de la fosa poplítea). Hay tensión de los músculos de la espalda baja. Las inclinaciones hacia adelante y los lados son limitadas.

Síndromes de compresión de la columna lumbar
La característica clínica depende de qué estructura esté sujeta a compresión.
Entre las vértebras en cada agujero intervertebral se encuentran las raíces nerviosas (nervios espinales): izquierda y derecha. Si las formaciones patológicas para la osteocondrosis de la columna lumbar (principalmente discos de los discos) apretan las raíces, entonces se desarrolla la radiculopatía, cuyos síntomas difieren para cada raíz. Común a todas las radiculopatías de la región lumbar es el aumento del dolor durante el estornudo, la tos, el movimiento en la espalda baja (especialmente la inclinación hacia adelante), la presencia de tensión muscular en la espalda baja, restricción de movimientos en la columna lumbar. Los siguientes tipos de radiculopatías de la columna lumbar son más comunes:
- Radiculopatía L1, L2, L3: El dolor ocurre en la parte baja de la espalda, da al muslo anticipado. En la misma área, es posible la aparición de parestesia (una sensación de la piel de gallina, el entumecimiento), se altera la sensibilidad superficial (no se distingue un toque agudo de lo habitual, se pierde la sensación de frío y calor). El reflejo de la rodilla disminuye, se revela la debilidad de los cuádriceps del muslo;
- Radiculopatía L4: El dolor de la parte baja de la espalda da a la parte delantera del muslo, la superficie interna de la articulación de la rodilla y ligeramente más bajo a lo largo de la superficie interna de la parte inferior de la pierna. En las mismas áreas, se siente la parestesia y se pierde la sensibilidad de la superficie (reducida). La debilidad en el músculo cuádriceps del muslo también se desarrolla, el reflejo de la rodilla disminuye;
- Radiculopatía L5: una de las localizaciones frecuentes. El dolor le da a la nalga, a lo largo del borde exterior del muslo, a lo largo de la superficie delantera de la parte inferior de la pierna hasta el borde interno del pie y el pulgar. La parestesia se siente aquí, la sensibilidad superficial se altera y se da un dolor aquí al estornudar y toser. Además, existe una dificultad en la extensión del pulgar del pie, ya que el músculo que realiza esta acción está inervado por la Kine L5. A veces es difícil pararse sobre un talón con un pie expuesto;
- La radiculopatía S1 también se encuentra a menudo con osteocondrosis de la columna lumbar. El dolor le da a la nalga, a lo largo del borde exterior del muslo, a lo largo del borde exterior de la parte inferior de la pierna hasta el borde exterior del pie y el quinto dedo, talones. Estas zonas se caracterizan por una sensación de parestesia, una disminución en la sensibilidad de la superficie. El reflejo de Aquiles se reduce. Con el daño a esta columna vertebral, se desarrolla la debilidad de los músculos de la parte inferior de la pierna y los flexores del pie, por lo que de pie y caminar sobre los calcetines son difíciles.
El desarrollo simultáneo de radiculopatías de varias raíces es posible, esto es especialmente característico de L5, S1. Sucede que una hernia aprieta varias raíces.
Si el rebaño del disco se adhiere, entonces puede apretar la médula espinal. Esto es posible solo cuando la hernia se localiza en el punto de referencia superior, ya que no hay vértebras de la médula espinal debajo de la vértebra lumbar II (las raíces de la médula espinal están sujetas a compresión y se desarrolla el síndrome de la cola del caballo).
Si los vasos de la región lumbar están sujetos a apretarse, que llevan a cabo el flujo sanguíneo a la médula espinal, entonces en el caso de un trastorno circulatorio agudo, se desarrolla una carrera espinal y con compresión prolongada: mielopatía. La mielopatía se manifiesta por la debilidad bilateral de los músculos de las piernas, comenzando desde el pie y progresando gradualmente. La sensibilidad en las piernas está perturbada, el reflejo de Aquiles se pierde y luego la rodilla. Es posible emerger los trastornos de micción (urgencia frecuente, "imperativa", que requiere satisfacción inmediata, incontinencia urinaria).
Métodos de diagnóstico
El diagnóstico de osteocondrosis de la columna lumbar se basa en datos clínicos y datos de métodos de investigación adicionales. El papel clave pertenece a métodos como:
- radiografía de la columna lumbar;
- tomografía computarizada de la columna lumbar;
- Tomografía de resonancia magnética de la columna lumbar.
La radiografía de la columna lumbar se realiza necesariamente en 2 proyecciones mutuamente perpendiculares, la parte trasera y lateral rectas. Dichas imágenes le permiten ver la forma, los contornos y la estructura de los cuerpos vertebrales, la altura y la forma de los discos intervertebrales, las anormalidades de la columna y las curvas naturales. Para mostrar las juntas intervertebrales y los agujeros intervertebrales, los radiogramas se producen en proyecciones oblicuas. Para identificar la movilidad patológica de los segmentos lumbar individuales (que es un signo de osteocondrosis), la radiografía se realiza en las condiciones de ensayo funcional, es decir, en la flexión y extensión de la columna vertebral. Normalmente, puede ver claramente el cambio en la altura de los discos intervertebrales en las secciones delanteras o traseras de acuerdo con la dirección de la inclinación del cuerpo, con osteocondrosis debido al bloque funcional de uno de los segmentos, la altura del disco no cambia ni cuando se agacha o se extiende. Con la movilidad patológica, se determina el desplazamiento de las vértebras hacia adelante o hacia atrás. Los principales signos de rayos x de osteocondrosis incluyen el estrechamiento de la hendidura intervertebral, la movilidad patológica y el desplazamiento de los cuerpos vertebrales, la deposición de sales en el tejido de disco (calcificación), la formación de crecimientos regionales de cuerpos vertebrales, compactación de la vértebra en el borde con el disco afectado (esclerosis subcondral). La radiografía de la columna lumbar es una rutina de investigación, que pierde gradualmente su importancia en el contexto de la implementación activa de métodos de investigación nuevos y más informativos (TC y MRI). La radiografía del departamento lumbar se usa hoy como un método de diagnóstico de detección.
La TC de la columna lumbar también se lleva a cabo utilizando radiación de rayos x, pero la carga radial en el cuerpo es mucho menor que con x -ray. El estudio se lleva a cabo en la mesa de un dispositivo especial: un tomográfico de computadora, es absolutamente indoloro. Las imágenes resultantes se procesan utilizando una computadora y le permiten ver significativamente más estructuras que con la radiografía de columna.
La resonancia magnética es un método en el que se usa radiación electromagnética para crear imágenes. El estudio también se lleva a cabo en la posición de acostarse sobre la mesa, que llama a la cámara del tomógrafo. La resonancia magnética es inofensiva e indolora.
La CT o la resonancia magnética de la columna lumbar le permiten ver todas las estructuras de la columna vertebral, examinen cuidadosamente los discos intervertebrales (y la chaqueta y el anillo fibroso) y los agujeros intervertebrales, el contenido del canal espinal. Incluso una ligera protuberancia del disco intervertebral no pasará desapercibido. Estos métodos (especialmente MRI) le permiten determinar la dirección de la hernia de disco, si los hay, el grado de compresión de las raíces nerviosas, la médula espinal. Por lo tanto, estos métodos de investigación son mucho más informativos en el diagnóstico de osteocondrosis de la columna lumbar que la radiografía. Además, le permiten diagnosticar no solo osteocondrosis, sino también otras enfermedades (tumores, trastornos circulatorios en la médula espinal, abscesos, defectos congénitos de la estructura de la columna vertebral y la médula espinal), lo cual es importante durante el diagnóstico diferencial de las causas de dolor en la parte posterior.
La osteocondrosis de la columna lumbar es una enfermedad que a menudo causa dolor de espalda. Es, de hecho, la destrucción de los discos intervertebrales. Debido a la osteocondrosis de la columna lumbar, una persona a menudo pierde la capacidad de trabajo, ya que, además del dolor, la enfermedad puede conducir a una violación de la movilidad de la columna vertebral, la incapacidad de sentarse, pararse y caminar. Los síntomas de esta enfermedad no son específicos y requieren métodos de investigación adicionales para confirmar con precisión el diagnóstico. El más informativo y seguro de los métodos modernos de diagnóstico de osteocondrosis es la resonancia magnética de la columna vertebral.




























